এমআরকেএইচ সিনড্রোম কী
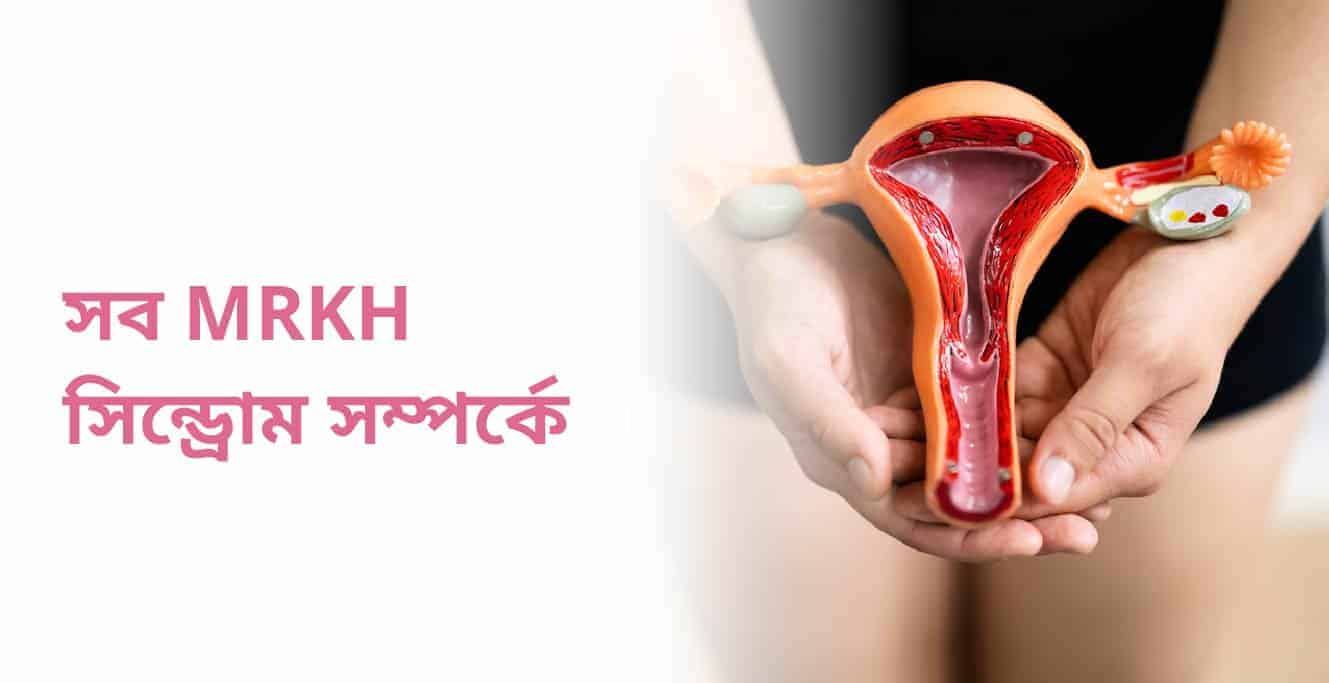
Mayer Rokitansky Küster Hauser syndrome বা MRKH সিন্ড্রোম হল একটি জন্মগত ব্যাধি যা মহিলাদের প্রজনন ব্যবস্থাকে প্রভাবিত করে। এটি যোনি এবং জরায়ুকে অনুন্নত বা অনুপস্থিত করে। এই অবস্থা ভ্রূণের বিকাশের সময় সমস্যার কারণে ঘটে। এর ফলে নারীদের যোনি ও জরায়ু অসম্পূর্ণ থাকে কিংবা একেবারেই অনুপস্থিত থাকে। তবে, অধিকাংশ ক্ষেত্রেই ডিম্বাশয় (ওভারি) ও ডিম্ববাহী নালী (ফ্যালোপিয়ান টিউব) কার্যকরী অবস্থায় উপস্থিত থাকে।
প্রতি পাঁচ হাজার শিশুকন্যার মধ্যে এক জনের এই ত্রুটি থাকে। যোনির নিম্নাংশ (লোয়ার ভ্যাজাইনা), যোনিদ্বার (ভালভা), যোনিদ্বারের বাইরের ও ভিতরের খাঁজ (লেবিয়া), ভগাঙ্কুর বা ক্লিটোরিস এবং যোনিদেশের বাইরের লোম (পিউবিক হেয়ার) উপস্থিত থাকায় এই রোগের উপসর্গ প্রথমে টের পাওয়া যায় না। স্তনের বৃদ্ধিও আর পাঁচ জনের মতো স্বাভাবিকই হয়।
অস্বাভাবিকত্বের কথা টের পাওয়া যায় যখন বয়ঃসন্ধিকাল পেরিয়ে গেলেও (১৬ বছরেও) মাসিক ঋতুস্রাব শুরু হয় না, তখন। যোনিপথ ছোট ও সরু হওয়ার কারণে যৌনসংসর্গে অসুবিধা হয়। অসম্পূর্ণ প্রজননতন্ত্রের কারণ স্বাভাবিক ভাবে সন্তানধারণ সম্ভব হয় না এই সিনড্রোমে আক্রান্তদের পক্ষে।
এমআরকেএইচ সিনড্রোমের পুরো কথাটা হল মেয়ার-রোকিটানস্কি-কাস্তো-হওজ়ার সিনড্রোম। এই সিনড্রোম নিয়ে গবেষণাপত্র রয়েছে এমন চার জন বিজ্ঞানী তথা গবেষকের নাম অনুসারে এই নামকরণ। এঁরা হলেন জার্মান অ্যানাটোমিস্ট অগস্ত ফ্রান্স জোসেফ কার্ল মেয়ার, অস্ট্রিয়ান অ্যানাটোমিস্ট কার্ল ভন রোকিটানস্কি, জার্মান গাইনোকোলজিস্ট হরমন কাস্তো এবং সুইশ গাইনোকোলজিস্ট জর্জ আন্দ্রে হউজ়ার। এছাড়াও চিকিৎসা পরিভাষায় এমআরকেএইচ সিনড্রোমের কিছু নাম রয়েছে- ভ্যাজাইনাল এজেনেসিস, মুলেরিয়্যান এজেনেসিস, মুলেরিয়্যান আপলাসিয়া, জেনিটাল রেন্টাল ইয়ার সিনড্রোম (জিআরইএস), সিএইউভি বা কগজেনিটাল অ্যাবসেন্স অফ দ্য ইউটেরাস অ্যান্ড ভ্যাজাইনা।
এমআরকেএইচ সিনড্রোমের প্রকারভেদ
৪৬এক্সএক্স ক্যারিওটাইপ বিশিষ্ট এমআরকেএইচ সিনড্রোম দুই প্রকারের হয়।
১) টাইপ ওয়ান এমআরকেএইচ সিনড্রোম- এই ক্ষেত্রে আক্রান্তদের জরায়ু, জরায়ুর গ্রীবা অনুপস্থিত থাকে। যোনির উর্ধ্বভাগ অসম্পূর্ণ, বাধাপ্রাপ্ত অথবা অনুপস্থিত থাকে। তবে ডিম্বাশয় ও ডিম্ববাহী নালী থাকে। শরীরের অন্যান্য অঙ্গপ্রত্যঙ্গও স্বাভাবিকের মতো থাকে। এমআরকেএইচ সিনড্রোমে আক্রান্তদের মধ্যে ৫৬-৭২ শতাংশ টাইপ ওয়ানে পড়ে।
২) টাইপ টু এমআরকেএইচ সিনড্রোম- এক্ষেত্রে টাইপ ওয়ানের মতো জরায়ু, জরায়ুর গ্রীবা, যোনির উর্ধ্বভাগ অনুপস্থিত থাকে। পাশাপাশি ডিম্বাশয় ও ডিম্ববাহী নালীতে সমস্যা থাকতে পারে এক্ষেত্রে। মেরুদণ্ড, কিডনি-সহ আরও বেশ কিছু অঙ্গপ্রত্যঙ্গের গঠনে অস্বাভাবিকত্ব থাকে। এমআরকেএইচ সিনড্রোমে আক্রান্তদের মধ্যে ২৮-৪৪ শতাংশ টাইপ টু প্রকৃতির হয়।
এমআরকেএইচ সিনড্রোমের লক্ষ্মণ
টাইপ ওয়ানের লক্ষ্মণ-
১) ১৬ বছর বয়সে পৌঁছে যাওয়ার পরও ঋতুস্রাব শুরু না হওয়াটা এক্ষেত্রে প্রাথমিক লক্ষ্মণ।
২) ডিম্বাশয় কার্যকরী থাকায় প্রতি মাসে নির্দিষ্ট সময়ে ঋতুস্রাবের লক্ষ্মণগুলি যেমন পেট ফাঁপা ভাব, মেজাজ পরিবর্তন ইত্যাদি অনুভূত হয়।
৩) নারী হরমোনের উপস্থিতি থাকে বলে অন্যান্য যৌন অঙ্গ, যেমন স্তন, বগলের লোম, গুপ্ত লোম ইত্যাদি স্বাভাবিক ভাবে বাড়ে।
৪) যোনি বা ভ্যাজাইনা আকারে ছোট, সরু ও পাতলা হয় বলে যৌনসংসর্গের সময় ব্যথা লাগে।
৫) প্রজনন বিকাশের সমস্যাগুলির কারণে বন্ধ্যাত্ব বা উর্বরতা হ্রাস
টাইপ টু-র লক্ষ্মণ-
টাইপ ওয়ানের লক্ষ্মণগুলির পাশাপাশি টাইপ টুতে-
১) কিডনির গঠনে সমস্যা থাকে। একটা বা দু’টো কিডনিই না থাকতে পারে। সংযুক্ত কিডনি হতে পারে।
২) মেরুদণ্ডের কশেরুকা (স্পাইনাল ভার্টাব্রে) বা কঙ্কালের গঠনে ত্রুটি থাকে।
৩) শ্রবণক্ষমতার সমস্যা হয়।
৪) হার্টেরও সমস্যা হতে পারে।
৫) কানের কাঠামোগত ত্রুটি
৬) মুখের অনুন্নয়ন
এমআরকেএইচ সিনড্রোমের কারণ
এখনও পর্যন্ত এর কারণ সম্পর্কে সুনিশ্চিত সিদ্ধান্তে পৌঁছতে পারেননি বিজ্ঞানী ও গবেষকেরা। তবে এর পিছনে জিনঘটিত কিছু কারণ থাকতে পারে ও ভ্রূণের বিকাশের সময় পরিবেশগত কোনও দুর্ঘটনা কাজ করতে পারে।
ভ্রূণের বিকাশের প্রাথমিক কয়েক সপ্তাহে প্রজনন ব্যবস্থা তৈরি হয়। এটি তখন হয় যখন জরায়ু, উপরের যোনি, জরায়ু এবং মুলেরিয়ান নালী গঠিত হয়।
একটি ভ্রূণের বিকাশের সময় শুরুর দিকেই প্রজননতন্ত্র গঠন হয়ে যায়। আর এই সময়েই গঠনজনিত ত্রুটি হয় এমআরকেএইচ সিনড্রোমের ক্ষেত্রে। মুলেরিয়ান ডাক্টস্ ঠিক ভাবে বিকাশপ্রাপ্ত না হওয়ার কারণে এই ত্রুটি হয়। প্রসঙ্গত, মুলেরিয়ান ডাক্টস্ থেকেই জরায়ু (ইউটেরাস), সারভিক্স (জরায়ুর গ্রীবা), যোনির উর্ধ্বভাগ (আপার ভ্যাজাইনা) গঠিত হয়। ডিম্বাশয় আলাদাভাবে গঠন হয় বলে সেখানে সমস্যা হয় না এবং অন্যান্য যৌন অঙ্গগুলির গঠনেও সমস্যা হয় না।
কিছু ক্ষেত্রে MRKH লক্ষণগুলি শুরুতেই স্পষ্ট হতে পারে। উদাহরণস্বরূপ, যদি যোনিপথ খোলার জায়গায় একটি ডিম্পল থাকে তবে এটি MRKH এর একটি স্পষ্ট ইঙ্গিত।
যাইহোক, অনেক ক্ষেত্রে, লক্ষণগুলি অবিলম্বে স্পষ্ট হয় না। সাধারণত, যদি কোনও মেয়ে তার প্রথম মাসিক না হয় তবে এটি প্রথম লক্ষণ হিসাবে বিবেচিত হয়।
এমআরকেএইচ সিনড্রোম নির্ণয়
MRKH সিন্ড্রোম নির্ণয় করতে, আপনার গাইনোকোলজিস্ট বা OBGYN একটি শারীরিক পরীক্ষা করবেন। এর গভীরতা এবং প্রস্থ পরিমাপের জন্য যোনি পরীক্ষা করা জড়িত। যেহেতু MRKH সাধারণত একটি সংক্ষিপ্ত যোনি সৃষ্টি করে, এটি আরেকটি নির্দেশক।
আপনার গাইনোকোলজিস্ট তারপরে অন্য অঙ্গগুলি প্রভাবিত হয়েছে কিনা তা পরীক্ষা করার জন্য একটি আল্ট্রাসাউন্ড বা এমআরআই (ম্যাগনেটিক রেজোন্যান্স ইমেজিং) স্ক্যানের মতো ইমেজিং পরীক্ষাগুলি লিখবেন।
ইমেজিং পরীক্ষাগুলি শরীরের অন্যান্য অংশের অবস্থা পরীক্ষা করবে, যেমন ডিম্বাশয়, ফ্যালোপিয়ান টিউব, জরায়ু এবং কিডনি।
স্ত্রীরোগ বিশেষজ্ঞ আপনার পরীক্ষা করার জন্য রক্ত পরীক্ষার পরামর্শও দিতে পারেন হরমোন স্তর. এটি ডিম্বাশয়ের কার্যকারিতা পরীক্ষা করার জন্য কারণ এমআরকেএইচ সিনড্রোম কখনও কখনও এগুলিকেও প্রভাবিত করতে পারে।
নির্দিষ্ট সময়ের মধ্যে কোনও মেয়ে ঋতুমতী না হলে তার পরিজনেরা কারণ জানতে চিকিৎসকের কাছে যায়। চিকিৎসক প্রথমেই পেলভিক এক্সাম বা সাধারণ বাহ্যিক পরীক্ষা করে দেখেন যোনির গঠন। কম গভীরতা এবং সরু যোনি দেখলে সাধারণত চিকিৎসকেরা বুঝতে পারেন সমস্যাটি। তবুও নিশ্চিত হতে আলট্রাসাউন্ড বা এমআরআই করা হয়। হরমোনের মাত্রা জানতে রক্ত পরীক্ষাও করা হয়।
এমআরকেএইচ সিনড্রোমের চিকিৎসা
সাধারণত চিকিৎসার উদ্দেশ্যের উপরে নির্ভর করে চিকিৎসা পদ্ধতি। যেমন যৌনসংসর্গ স্বাভাবিক করতে চাইলে যোনি গভীর ও চওড়া করা হবে লক্ষ্য। আবার সন্তানের জন্য এই চিকিৎসা করাতে চাইলে তার আলাদা ব্যবস্থা। এই সিনড্রোমে আক্রান্তদের জন্য যে চিকিৎসা পদ্ধতিগুলি রয়েছে, সেগুলি হল-
১) যোনি প্রসারক (ভ্যাজাইনাল ডাইলেশন)- যোনিপথ বিস্তৃত করার জন্য ডাইলেশনের সাহায্য নেওয়া হয়। প্লাস্টিক বা সিলিকনের তৈরি এই ডাইলেশন টিউব বা শিশ্নের মতো দেখতে হয়। সার্জারিহীন এই পদ্ধতি তুলনায় নিরাপদ ও কম খরচের।
২) ভ্যাজাইনোপ্লাস্টি- যোনিপথ খোলা না থাকলে অস্ত্রোপচার একটি গর্ত তৈরি করে। যদি একটি নিম্ন যোনি এবং যোনি খোলা থাকে, অস্ত্রোপচার যোনি গভীরতা বৃদ্ধি করে। খোলার পরে শরীরের অন্য অংশ থেকে টিস্যু দিয়ে রেখাযুক্ত করা হয়।
৩) জরায়ু প্রতিস্থাপন (ইউটেরাস ট্রান্সপ্ল্যান্ট)- দাতার কাছ থেকে জরায়ু নিয়ে তা এমআরকেএইচ সিনড্রোম আক্রান্তের দেহে প্রতিস্থাপন করা হয় এই পদ্ধতিতে। এই সার্জারি সফল হলে কিছু সময়ের ব্যবধানে সন্তানধারণও সম্ভব হয়। তবে এটি অত্যন্ত জটিল একটি সার্জারি এবং এখনও এই নিয়ে পরীক্ষা-নিরীক্ষা চলছে।
৪) উর্বরতা চিকিত্সা- আপনার MRKH সিন্ড্রোম থাকলে প্রাকৃতিক গর্ভধারণ সম্ভব নয় কারণ জরায়ু হয় অনুপস্থিত বা অনুন্নত।
যাইহোক, যদি আপনার ডিম্বাশয় কাজ করে, আইভিএফ (ভিট্রো ফার্টিলাইজেশন মধ্যে) চিকিত্সার পরামর্শ দেওয়া হয়। IVF চিকিৎসায়, আপনার ডিম্বাণু শুক্রাণু দিয়ে নিষিক্ত করা হবে, এবং ভ্রূণটি আপনার জন্য গর্ভধারণ করার জন্য অন্য ব্যক্তির কাছে স্থানান্তরিত হবে।
যাইহোক, যেহেতু MKRH সিন্ড্রোম একটি জেনেটিক অবস্থা, তাই আপনার সন্তানের কাছে এই অবস্থার সংক্রমণ হওয়ার সম্ভাবনা রয়েছে। তাই প্রথমে আপনার উর্বরতা বিশেষজ্ঞের সাথে এই বিকল্পটি নিয়ে আলোচনা করা ভাল।
৫) যোনি স্ব-প্রসারণ- এই প্রক্রিয়ায়, একজন মহিলাকে ছোট নলাকার বা রড-আকৃতির যন্ত্র ব্যবহার করে তার যোনিকে স্ব-প্রসারিত করতে শেখানো হয়। এটি একটি ধীরে ধীরে প্রক্রিয়া, যা যোনি প্রসারিত করার জন্য ধীরে ধীরে বড় আকারের রড দিয়ে করা হয়।
৬) অন্যান্য চিকিত্সা- যেহেতু MKRH সিন্ড্রোম আপনার শরীরের বিভিন্ন অংশকে প্রভাবিত করতে পারে, তাই MRKH সিন্ড্রোমের চিকিৎসায় একটি বহুমুখী পদ্ধতি সহায়ক হতে পারে।
এতে বিভিন্ন বিশেষজ্ঞদের সমন্বয় সাধন করা হবে যেমন স্ত্রীরোগ বিশেষজ্ঞ, প্রসূতি বিশেষজ্ঞ, ওবিজিওয়াইএন, কিডনি বিশেষজ্ঞ (নেফ্রোলজিস্ট), অর্থোপেডিক সার্জন, শারীরিক থেরাপিস্ট এবং প্রজনন বিশেষজ্ঞ।
এর পাশাপাশি, মনস্তাত্ত্বিক পরামর্শও সহায়ক হতে পারে।
এমআরকেএইচ সিন্ড্রোমে গর্ভাবস্থা
জরায়ু অসম্পূর্ণ বা অনুপস্থিত থাকায় এমআরকেএইচ সিনড্রোমে আক্রান্তদের সন্তানধারণের কোনও উপায় ছিল না কয়েক দশক আগেও। কিন্তু সহায়ক গর্ভাধান বা আইভিএফ (ইন-ভিট্রো-ফার্টিলাইজেশন) পদ্ধতির সাহায্য নিযে এখন এমআরকেএইচ সিনড্রোমে আক্রান্ত মহিলারাও মা হতে পারছেন। কারণ, এই সিনড্রোমে আক্রান্তদের অধিকাংশের ডিম্বাশয়ের কার্যক্ষমতা ঠিক থাকে অর্থাৎ মায়ের শরীরে ডিম উৎপাদন হয়। এক্ষেত্রে মায়ের ডিম ও বাবার শুক্রাণু নিয়ে গবেষণাগারে ভ্রূণের সৃষ্টি করা হয়। এরপরে সেই ভ্রূণ স্থাপন করা হয় সারোগেট মায়ের গর্ভে।
ইউটেরাস ট্রান্সপ্ল্যান্টেশন বা জরায়ু প্রতিস্থাপন করে সন্তানধারণের দিশা প্রথম দেখায় সুইডেন, ২০১৪ সালে। তবে এই সার্জারি যেমন জটিল, তেমনই জরায়ুদাতা খুঁজে পাওয়া কঠিন। ২০১৮ সালে ব্রাজিলে একজন মৃতের কাছ থেকে জরায়ু সংগ্রহের পর তা প্রতিস্থাপন করা হয় এমআরকেএইচ সিনড্রোমে আক্রান্ত এক মহিলার দেহে এবং তিনি এরপরে সন্তানের জন্মও দেন। এই ঘটনা জরায়ু প্রতিস্থাপনের মাধ্যমে সন্তানলাভের পদ্ধতিকে আরও এক ধাপ এগিয়ে দিয়েছে।
বহুল জিজ্ঞাসিত প্রশ্নমালা
১) এমআরকেএইচ সিনড্রোম প্রতিরোধ করার উপায় কী?
এটি প্রতিরোধ করার কোনও উপায় নেই। কারণ এটি কোনও একটি নির্দিষ্ট জিন থেকে হয় এমন নয়। ভ্রূণের বিকাশের সময় এই দুর্ঘটনাটি কেন হয়, সে সম্পর্কে এখনও বিস্তারিত জানা যায়নি। ফলে এটি প্রতিরোধ করার বা আটকানোর উপায় নেই।
২) ইউটেরাস ট্রান্সপ্ল্যান্টেশনে খরচ কেমন পড়ে?
মোটামুটি ভাবে আমাদের দেশে ইউটেরাস ট্রান্সপ্ল্যান্টেশনে তিন লক্ষ টাকার মতো খরচ হয়।
৩) এমআরকেএইচ সিনড্রোমে আক্রান্তদের কী মূত্রত্যাগে সমস্যা হয়?
এমআরকেএইচ সিনড্রোমে মূত্রনালীর গঠনে ত্রুটি থাকে না। ফলে মূত্রত্যাগে সমস্যা হয় না। তবে এই রোগে আক্রান্তদের কিডনির সমস্যা থাকতে পারে। যেমন একটি কিডনি না থাকা বা সংযুক্ত কিডনি ইত্যাদি। কিডনিতে স্টোন, ইউটিআই ইত্যাদি অনুসারী বেশ কিছু রোগের ঝুঁকি থাকে।