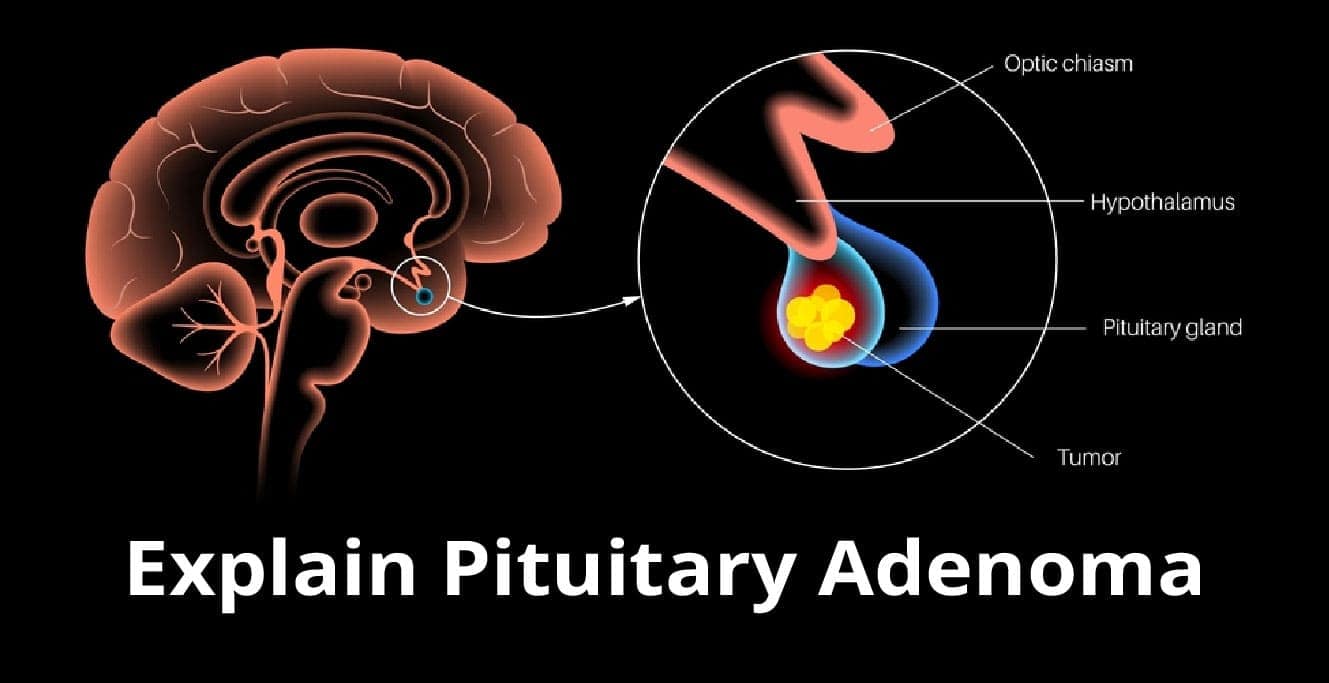
કફોત્પાદક એડેનોમા (જેને કફોત્પાદક ગાંઠ પણ કહેવાય છે) એ એક બિન-કેન્સર (સૌમ્ય) ગાંઠ છે જે મગજની કફોત્પાદક ગ્રંથિમાં વિકસે છે અને આ ગ્રંથિની સામાન્ય કામગીરીને અસર કરે છે.
કફોત્પાદક એડેનોમાસ એ પુખ્ત વયના લોકોમાં મગજની ગાંઠનો સૌથી સામાન્ય પ્રકાર છે અને તે અન્ય અંતઃસ્ત્રાવી રોગો જેમ કે ડાયાબિટીસ અને હાઇપોથાઇરોડિઝમના વિકાસ સાથે સંકળાયેલ હોઈ શકે છે.
આ લેખમાં, અમે તેમના કારણો વિશે વાત કરીશું, તેમનું નિદાન કેવી રીતે થાય છે અને જો તમને કફોત્પાદક એડેનોમા હોવાનું નિદાન થયું હોય તો તમારી પાસે કયા સારવાર વિકલ્પો ઉપલબ્ધ છે.
કફોત્પાદક એડેનોમા શું છે?
કફોત્પાદક એડેનોમા એ સૌમ્ય ગાંઠ છે જે કફોત્પાદક ગ્રંથિ પર વધે છે. કફોત્પાદક ગ્રંથિ મગજના પાયા પર મળી શકે છે અને તે હોર્મોન્સ ઉત્પન્ન કરવા માટે જવાબદાર છે જે શરીરના ઘણા કાર્યોને નિયંત્રિત કરે છે.
કફોત્પાદક એડેનોમા પ્રમાણમાં દુર્લભ છે, જે તમામ મગજની ગાંઠોમાં 1% કરતા પણ ઓછા માટે જવાબદાર છે. જો કે, જો તેઓ આસપાસના માળખાને દબાવવા માટે પૂરતા મોટા થઈ જાય અથવા જો તેઓ વધારે હોર્મોન્સ ઉત્પન્ન કરે તો તેઓ ગંભીર સમસ્યાઓનું કારણ બની શકે છે.
કફોત્પાદક એડેનોમાના લક્ષણો માથાના અન્ય માળખાના સંબંધમાં ગાંઠ ક્યાં સ્થિત છે તેના પર આધાર રાખે છે. સૌથી સામાન્ય લક્ષણ એ છે કે વિસ્તૃત ગાંઠના દબાણને કારણે ચહેરાના અડધા ભાગનું વિસ્તરણ.
અન્ય લક્ષણોમાં માથાનો દુખાવો, ઉબકા, દૃષ્ટિની વિક્ષેપ અને દ્રષ્ટિમાં ફેરફારનો સમાવેશ થાય છે, જેમાં એક આંખમાં બેવડી દ્રષ્ટિ અથવા ઘટાડો જોવા મળે છે.
કફોત્પાદક એડેનોમાના પ્રકાર
ચાર મુખ્ય કફોત્પાદક એડેનોમાસ પ્રકારો છે. દરેક પ્રકારનું નામ તે જે હોર્મોન વધારે ઉત્પન્ન કરે છે તેના પરથી રાખવામાં આવ્યું છે.
– અંતઃસ્ત્રાવી-સક્રિય કફોત્પાદક ગાંઠો
આ ગાંઠો હોર્મોન્સ ઉત્પન્ન કરે છે જે શરીરની અંતઃસ્ત્રાવી પ્રણાલી પર કાર્ય કરે છે અને તે કાં તો બિનકાર્યકારી અથવા કાર્યાત્મક હોઈ શકે છે.
બિન-કાર્યકારી ગાંઠો એક હોર્મોનની અપૂરતી માત્રા ઉત્પન્ન કરે છે, જ્યારે કાર્યાત્મક ગાંઠો એક અથવા વધુ હોર્મોન્સની વધુ માત્રામાં સ્ત્રાવ કરે છે.
– અંતઃસ્ત્રાવી-નિષ્ક્રિય કફોત્પાદક ગાંઠો
કાર્યાત્મક એડેનોમામાં પ્રોલેક્ટીનોમાસ (જે પ્રોલેક્ટીનનું વધુ પડતું સ્તર સ્ત્રાવ કરે છે) અને વૃદ્ધિ હોર્મોન્સ (ઘણી વખત સોમેટોટ્રોપ્સ તરીકે ઓળખાય છે) સ્ત્રાવ કરતી ગાંઠોનો સમાવેશ થાય છે.
પ્રોલેક્ટીનોમાસ ઘણીવાર એમેનોરિયા, ગેલેક્ટોરિયા, વંધ્યત્વ, જાતીય તકલીફ અને દૃષ્ટિની વિક્ષેપ જેમ કે અસ્પષ્ટ દ્રષ્ટિ અથવા બાજુની દ્રષ્ટિની ખોટ સાથે સંકળાયેલા હોય છે.
– માઇક્રોએડેનોમા
નાની ગાંઠો ગ્રંથીયુકત કોશિકાઓની નજીક થાય છે પરંતુ તેના પર આક્રમણ કરતા નથી. તે સામાન્ય રીતે બિનકાર્યકારી હોય છે અને મેક્રોએડેનોમાસ કરતાં તેની આસપાસના વિસ્તારોને ઓછું નુકસાન પહોંચાડે છે.
તેઓ સામાન્ય રીતે સૌમ્ય હોય છે, પરંતુ જો તેઓ નોંધપાત્ર કદમાં વધે તો તેઓ લક્ષણોનું કારણ બની શકે છે. જો સારવાર ન કરવામાં આવે તો, સમય જતાં, માઇક્રોએડેનોમાસ મેક્રોએડેનોમા બની શકે છે.
– મેક્રોએડેનોમા
મેક્રોએડેનોમા એ કફોત્પાદક એડેનોમા છે જે ઇમેજિંગ અભ્યાસોમાં જોવા મળે તેટલું મોટું છે.
જો કફોત્પાદક એડેનોમા 1 સે.મી. કરતા મોટો હોય અથવા તેની આસપાસની રચના સંકુચિત હોય, તો તેને મેક્રોએડેનોમા તરીકે વર્ગીકૃત કરવામાં આવે છે.
કફોત્પાદક એડેનોમાના લક્ષણો
કફોત્પાદક એડેનોમાના લક્ષણો વધુ સામાન્ય રીતે કફોત્પાદક ગ્રંથિ દ્વારા એક અથવા વધુ હોર્મોન્સના ઉત્પાદનમાં વધારો તરીકે ઓળખાય છે. કયા હોર્મોન સામેલ છે તેના આધારે આ વિવિધ લક્ષણોનું કારણ બની શકે છે.
ઉદાહરણ તરીકે, જો એડેનોમા વધારાનું વૃદ્ધિ હોર્મોન ઉત્પન્ન કરે છે, તો તે બાળકોમાં કદાવર અથવા પુખ્ત વયના લોકોમાં એક્રોમેગલીનું કારણ બની શકે છે. જો એડેનોમા ખૂબ જ પ્રોલેક્ટીન છોડે છે, તો સ્ત્રીઓમાં કફોત્પાદક એડેનોમાના લક્ષણોમાં વંધ્યત્વ, શુષ્ક યોનિમાર્ગ, માસિક સ્રાવ ચૂકી જવા અને હાઈપોગોનાડિઝમના અન્ય લક્ષણોનો પણ સમાવેશ થાય છે.
ACTH નું વધુ ઉત્પાદન વજનમાં વધારો, ચંદ્રનો ચહેરો અને સ્નાયુઓની નબળાઈ સાથે કુશિંગ સિન્ડ્રોમનું કારણ બની શકે છે. તેનાથી વિપરીત, થાઇરોઇડ-સ્ટિમ્યુલેટિંગ હોર્મોન (TSH) નું વધુ ઉત્પાદન હાઈપરથાઈરોઈડિઝમ, વજનમાં ઘટાડો અને ભૂખમાં વધારો થઈ શકે છે.
કફોત્પાદક એડેનોમા નિદાન
કફોત્પાદક એડેનોમાનું નિદાન નીચેનામાંથી એક અથવા વધુ પરીક્ષણો દ્વારા કરી શકાય છે:
- શારીરિક પરીક્ષા અને તબીબી ઇતિહાસ: આ તમારા લક્ષણોના અન્ય સંભવિત કારણોની તપાસ કરવા અને અન્ય સ્થિતિઓને નકારી કાઢવા માટે કરવામાં આવશે.
- રક્ત પરીક્ષણો: આ પરીક્ષણો બતાવી શકે છે કે તમારા હોર્મોનનું સ્તર ઊંચું છે કે ઓછું છે. ઇમેજિંગ પરીક્ષણો. MRI અથવા CT સ્કેન ગાંઠનું સ્થાન અને કદ બતાવી શકે છે. ધ્યેય એ જોવાનું છે કે તે કેટલું વધ્યું છે અને શું તે મગજમાં પ્રવાહીના સામાન્ય પ્રવાહને અવરોધિત કરી રહ્યું છે. ડૉક્ટર એ પણ જાણવા માગે છે કે શું તે મગજ અથવા કરોડરજ્જુના અન્ય ભાગો પર દબાણ કરી રહ્યું છે.
- એન્ડોક્રિનોલોજિક અભ્યાસ: તમારા ડૉક્ટરને એન્ડોક્રિનોલોજિક અભ્યાસ (અગાઉ ઇન્સ્યુલિન સહિષ્ણુતા પરીક્ષણ તરીકે ઓળખાતું) તરીકે ઓળખાતી ટેસ્ટ પણ જોઈશે. તે તમને ઇન્સ્યુલિનના ઇન્જેક્શન આપ્યા પછી વિવિધ સમયે બ્લડ સુગરનું સ્તર તપાસે છે. હાઈ બ્લડ શુગર લેવલ ટ્યુમરમાંથી ગ્રોથ હોર્મોનનું ઉત્પાદન સૂચવે છે.
કફોત્પાદક એડેનોમા સારવાર
નીચેના કેટલાક સૌથી સામાન્ય કફોત્પાદક એડેનોમા સારવાર વિકલ્પો છે:
– મોનીટરીંગ
જો તમારો એડિનોમા સમસ્યા ઊભી કરવા માટે પૂરતા પ્રમાણમાં હોર્મોન્સ ઉત્પન્ન કરતું ન હોય અથવા જો તે MRI અથવા CT સ્કેન જેવા ઇમેજિંગ પરીક્ષણો વિના જોવા માટે ખૂબ નાનું હોય તો તમારે સારવાર વિના માત્ર દેખરેખની જરૂર પડી શકે છે.
– દવા
જ્યારે અન્ય કોઈ સ્વાસ્થ્ય સમસ્યાઓ ન હોય ત્યારે કફોત્પાદક એડેનોમા ધરાવતા દર્દી માટે દવા એ શ્રેષ્ઠ પગલાં હોઈ શકે છે.
બે પ્રકારની દવાઓ એવા દર્દીઓમાં હોર્મોન સ્તરને નિયંત્રિત કરવામાં મદદ કરી શકે છે જેમને વધારાના હોર્મોન્સની સારવારની જરૂર હોય છે: ડોપામાઇન એગોનિસ્ટ્સ અને ગોનાડોટ્રોપિન-રિલીઝિંગ હોર્મોન (GnRH) એનાલોગ્સ.
ડોપામાઇન એગોનિસ્ટ્સ કફોત્પાદક ગ્રંથિમાં ડોપામાઇન રીસેપ્ટર્સને અવરોધિત કરીને કામ કરે છે જેથી તેમાંથી ઓછા હોર્મોન્સ શરીરના લોહીના પ્રવાહમાં મુક્ત થાય, અને GnRH એ એન્ડ્રોજન અને એસ્ટ્રોજનના સંશ્લેષણને ગહન રીતે અટકાવે છે.
– રેડિયેશન થેરાપી
કેન્સરની સારવારનું એક સામાન્ય સ્વરૂપ, રેડિયેશન થેરાપી કેન્સરના કોષોને મારી નાખે છે જ્યારે તંદુરસ્ત પેશીઓને નુકસાન મર્યાદિત કરે છે.
રેડિયોથેરાપી સામાન્ય રીતે બાહ્ય બીમ દ્વારા આપવામાં આવે છે જે ખોપરીમાંથી પસાર થાય છે અને ગાંઠના વિસ્તારમાં પહોંચે છે. તેમ છતાં, કેટલીકવાર કિરણોત્સર્ગી સામગ્રી (રેડિયોન્યુક્લાઇડ) નસમાં આપવામાં આવી શકે છે જો અમુક ગાંઠો હૃદય અથવા મગજ જેવા સંવેદનશીલ અંગોની નજીક હોય.
રેડિયોથેરાપી કરાવતા દર્દીઓ સામાન્ય રીતે કેટલાંક અઠવાડિયામાં દરરોજ 30 મિનિટથી છ કલાક સુધી એક્સપોઝર મેળવે છે જ્યાં સુધી તેમની માત્રા તેની નિર્ધારિત મર્યાદા સુધી પહોંચી ન જાય.
– શસ્ત્રક્રિયા
આ સ્થિતિ ધરાવતા લોકો માટે એક સંભવિત સારવાર વિકલ્પ કફોત્પાદક એડેનોમા સર્જરી છે. તમારી ગાંઠના કદ અને સ્થાનના આધારે તમારા સર્જન નક્કી કરશે કે તમારા માટે કયા પ્રકારની સર્જરી યોગ્ય છે.
જો ગાંઠ કોઈ લક્ષણોનું કારણ નથી અને નાનું છે, તો તેઓ તેના બદલે તેનું નિરીક્ષણ કરવાનું પસંદ કરી શકે છે.
ઉપસંહાર
જ્યારે તમારા સ્વાસ્થ્યની વાત આવે છે, ત્યારે તમારે ક્યારેય શ્રેષ્ઠ કરતાં ઓછી કંઈપણ માટે સમાધાન ન કરવું જોઈએ. તેથી જ તમે તમારી તમામ તબીબી જરૂરિયાતો માટે સીકે બિરલા હોસ્પિટલનો સંપર્ક કરી શકો છો. અમે કફોત્પાદક એડેનોમા સારવારથી લઈને કેન્સરની સંભાળ સુધીની સેવાઓની વિશાળ શ્રેણી પ્રદાન કરીએ છીએ. તમને શક્ય તેટલી ઉચ્ચ ગુણવત્તાની સંભાળ પૂરી પાડવા માટે અમારી અનુભવી ડોકટરોની ટીમ હંમેશા હાજર રહે છે.
તો આજે જ સીકે બિરલા હોસ્પિટલનો સંપર્ક કરો અને ડૉ. સૌરેન ભટ્ટાચારજી સાથે એપોઇન્ટમેન્ટ બુક કરો.

કેટલાક સામાન્ય પ્રશ્નો:
1. કફોત્પાદક એડેનોમા કેટલું ગંભીર છે?
સામાન્ય રીતે નથી. મોટાભાગના કિસ્સાઓમાં, કફોત્પાદક એડેનોમા કેન્સરગ્રસ્ત અને બિનપ્રગતિશીલ હોય છે. તેઓ સામાન્ય રીતે સૌમ્ય પણ હોય છે (સૌમ્ય ગાંઠો તમારા શરીરના અન્ય ભાગોમાં ફેલાતા નથી) અને દૃષ્ટિની ક્ષતિ તરફ દોરી જવાની શક્યતા નથી. કફોત્પાદક એડેનોમાની સારવાર માટે શસ્ત્રક્રિયા જરૂરી હોય તેવા દુર્લભ કિસ્સાઓમાં પણ, તે હજુ પણ અંધત્વની શક્યતા નથી.
2. તમે કફોત્પાદક એડેનોમા સાથે કેટલો સમય જીવી શકો છો?
કફોત્પાદક એડેનોમા વૃદ્ધિ દર પર આધાર રાખીને, 97% લોકો તેનું નિદાન થયા પછી વધુ પાંચ વર્ષ જીવે છે. આ સમસ્યાવાળા લોકો ક્યારેક કફોત્પાદક એડેનોમા અસરો અને દ્રષ્ટિ ગુમાવવા જેવી ગૂંચવણોનો સામનો કરવા માટેનું જીવન જીવી શકે છે.
3. જો કફોત્પાદક ગાંઠની સારવાર ન કરવામાં આવે તો શું થાય છે?
ગાંઠ કે જેની સારવાર ન કરવામાં આવે તે કદમાં વધવાનું ચાલુ રાખશે અને લક્ષણોનું કારણ બનશે. તેથી જો તમને કફોત્પાદક એડેનોમા હોવાનું નિદાન થયું હોય, તો શક્ય તેટલી વહેલી તકે તમારી સારવાર શરૂ કરવી મહત્વપૂર્ણ છે.
4. કફોત્પાદક એડેનોમાના સામાન્ય પ્રારંભિક સંકેતો કયા છે?
ચક્કર, થાક, અસ્પષ્ટ દ્રષ્ટિ અને ગંધ ગુમાવવી એ તમામ સંભવિત પ્રારંભિક સંકેતો છે. તમારા મગજમાં અથવા કફોત્પાદક ગ્રંથિના એડેનોમા ક્યાં વિકસિત થાય છે તેના આધારે લક્ષણો પણ અલગ પડે છે.