एंडोमेट्रियल मोटाई क्या होती है (एंडोमेट्रियल थिकनेस इन हिंदी): जानिए कारण, लक्षण और इलाज
- पर प्रकाशित फ़रवरी 19, 2024
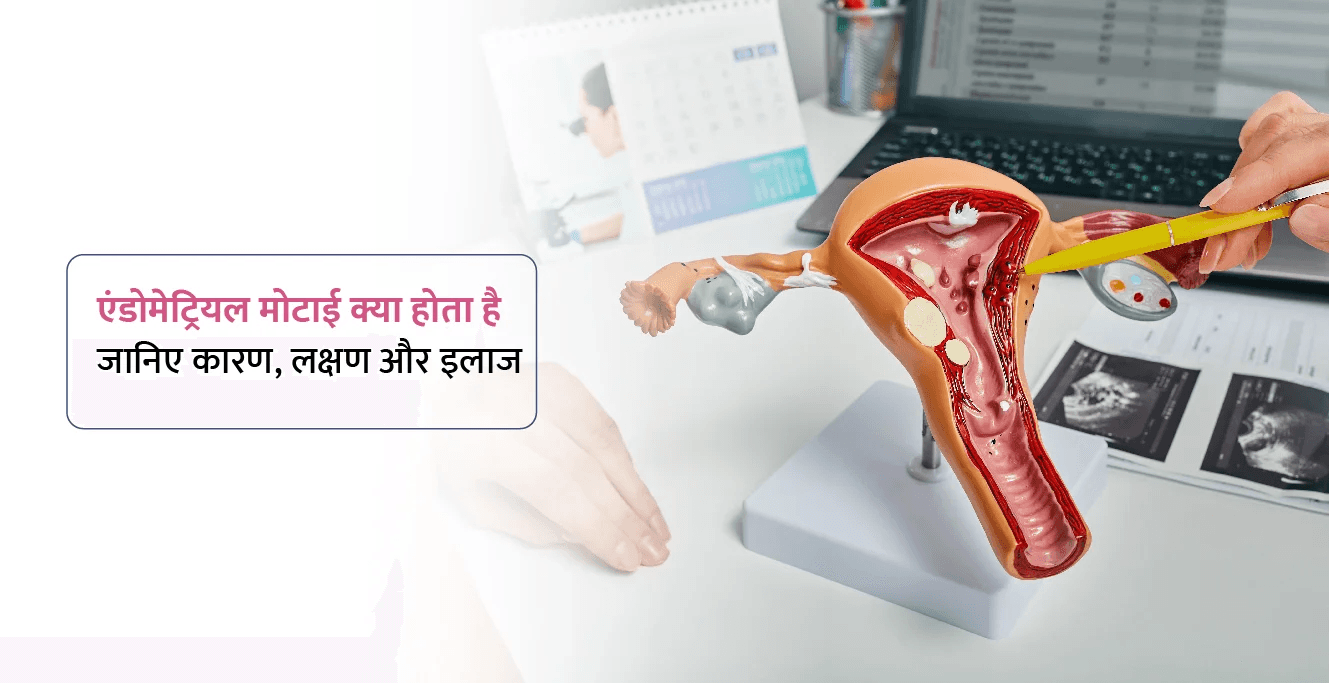
गर्भाधान के माप को एंडोमेट्रीयल कहा जाता है, जिसे एंडोमेट्रियम के रूप में भी जाना जाता है। यह जन्म स्वास्थ्य में एक महत्वपूर्ण कारक है और इसका आकलन अल्ट्रासाउंड इमेजिंग के माध्यम से किया जाता है। पूरे मासिक धर्म चक्र में भिन्नता होती है, जन्म चरण के दौरान चरम पर होता है और मासिक धर्म से पहले अपने अधिकतम तक का निर्धारण होता है। असामान्य अमूर्त अवशेष, पॉलीप्स या एंडोमेट्रियल हाइपरप्लासिया जैस का संकेत दिया जा सकता है। जन्म क्षमता का आकलन, समग्र मनोवैज्ञानिक का निदान और महिलाओं में कुछ अंशों के टुकड़ों के जोखिम का आकलन करने के लिए एंडोमेट्रियल वैवाहिक की निगरानी करना आवश्यक है।
इस
एंडोमेट्रियल की वैवाहिक शारीरिक और रोग संबंधी दोनों तरह के विभिन्न लक्षण प्रभावित हो सकते हैं। रजोनिवृत्ति वाली महिलाओं में, पूरे मासिक धर्म चक्र में सामान्य परिवर्तन होते हैं। प्रोलिफ़ेरिवेटिव चरण के दौरान, एस्ट्रोजेन का उन्नत स्तर एंडोमेट्रियल विकास को बढ़ावा देता है, जिससे करण एक मोटी परत की तरह दिखता है। हालाँकि, विभिन्न प्रकार के असामान्य व्युत्पन्न जीवाश्म हो सकते हैं। अलॉटमेंट, जैसे कि प्रोजेस्टेरोन को एस्ट्रोजन के बिना असंतुलित किया जाना, एंडोमेट्रियल हाइपरप्लासिया का कारण बन सकता है।
असामान्य एंडोमेट्रियल सर्जरी में योगदान देने वाले अन्य पैथोलॉजी में पॉलीप्स, गर्भाधान के हिस्से में मामूली वृद्धि, या एडेनोमायोसिस शामिल हैं, एक ऐसी स्थिति जहां एंडोमेट्रियल सर्जरी में स्टेरॉयड में व्यवधान होता है। मोटापा और डायबिटीज़ की दवाइयाँ भी इलेक्ट्रोडेमेट्रियल बैलेंस को प्रभावित कर सकती हैं, जिससे एंडोमेट्रियल बैलेंस प्रभावित हो सकता है। इसके अतिरिक्त, स्तन कैंसर के इलाज के लिए टैमोक्सीफेन जैसी कुछ औषधियों का उपयोग असामान्य रूप से बढ़ाया जा सकता है।
रजोनिवृत्ति के बाद महिलाओं में कॉन्स्टेंट कैनेबल एंडोमेट्रियल कैंसर के बढ़ते खतरे का संकेत दिया जाता है। निःसंतानता, नवप्रवर्तन या प्रतिमान मासिक चक्र के इतिहास वाली महिलाओं को भी एंडोमेट्रियल आर्किटेक्चर में वर्षा का अनुभव हो सकता है। असामान्य एंडोमेट्रियल के विचित्र टुकड़ों को स्टैक डायग्नॉस्टिक और प्रबंधन, प्रमुख जन्म स्वास्थ्य सुनिश्चित करने और तत्वों को तुरंत दिखाने के लिए महत्वपूर्ण है। अल्ट्रासाउंड जैस इमेजिंग टेक्नोलॉजी के माध्यम से नियमित पर्यवेक्षण से शीघ्र पता लगाने और हस्तक्षेप करने में मदद करने की आवश्यकता है।
कार्य
एंडोमेट्रियल गैजेट स्वयं के प्रकट उत्पन्न लक्षण संभव नहीं हैं, इन दस्तावेजों को पहचानना और स्पष्ट करना महत्वपूर्ण है।
- असामान्य गर्भाशय परिच्छेद:मासिक धर्म चक्र, भारी या लंबी अवधि, मासिक धर्म के दौरान रुकावट, या रजोनिवृत्ति के बाद लैंडमार्क एंडोमेट्रियल आराम में अस्थिरता का संकेत दे सकता है, जो अक्सर गहराई या अस्थिरता से अस्थिरता होती है।
- पेल्विक दर्द या दर्द: एडेनोमायोसिस या एंडोमेट्रियल पॉलिप्स जैजी अवॉइड, जो एंडोमेट्रियल ट्यूमर में वृद्धि में योगदान देता है, पेल्विक दर्द या कमजोरी का कारण बन सकता है। एडेनोमायोसिस में गर्भाशय के प्लास्टर में एंडोमेट्रियल उत्तेजना का व्यवधान शामिल होता है, जिससे दर्द और सूजन होती है।
- निर्माण-निर्धारण: असामान्य एंडोमेट्रियल दावत के कारण जॉक करने में अस्वच्छता का अनुभव हो सकता है। एन्ड्रोमेटियम को प्रभावित करने वाली स्थितियाँ, जन्म क्षमता को प्रभावित कर सकती हैं और सफल गर्भाधान के लिए हस्तक्षेप की आवश्यकता हो सकती है।
सामान्य मासिक धर्म के पैटर्न से कोई बदलाव नहीं, रजोनिवृत्ति के बाद रुकावट, पैल्विक दर्द, या जन्म क्षमता के साथ परिचय के लिए समेकित चिकित्सा की आवश्यकता होती है। विभिन्न पहलुओं की पहचान करने के लिए एक विशेषज्ञ द्वारा व्यापक मूल्यांकन किया जाता है, जिसमें बार-बार इमेजिंग अध्ययन और नैदानिक परीक्षण शामिल होते हैं। शीघ्र पहचान और प्रबंधन का समाधान केवल समग्र स्वास्थ्य में ही योगदान देता है। समय पर हस्तक्षेप और व्यक्तिगत देखभाल के लिए नियमित जांच और विशेषज्ञ के साथ खुला संचार आवश्यक है।
इलाज
एंडोमेट्रियल अपार्टमेंट का उपचार मलाशय पर प्रतिबंध है और असामान्य अपार्टमेंट में योगदान देने वाली विशिष्ट स्थिति को चिह्नित करना महत्वपूर्ण है। इस समस्या का उपचार करने के लिए विशेषज्ञ निम्न का उपयोग कर सकते हैं:
- अन्य: पद्धतिहार्मोन थेरेपी, विशेष रूप से प्रोजेस्टेरोन, बार-बार अतिरिक्त एस्ट्रोजन को शुरू करना और एंडोमेट्रीयल विकास को विखंडन करने के लिए निर्धारित किया जाता है। संयुक्त गर्भनिरोधक मासिक धर्म चक्र को विघटित करने और असामान्य गर्भपात को कम करने में मदद कर सकते हैं।
- परीक्षण प्रक्रिया: बायोप्सी प्राप्त करने के लिए असामान्य संदूषण को हटाया या आगे के आकलन के लिए डी एंड सी किया जा सकता है। हिस्टेरोस्कोपी गोवा के प्रत्यक्ष दृश्य की मात्रा देता है, जिससे एंडोमेट्रियल फैट होने में योगदान करने वाले पॉलीप्स या ब्लास्टोइड को निकालने में मदद मिलती है।
- एंडोमेट्रियल एब्लेशन: इस प्रक्रिया में एंडोमेट्रियल एस्टर को शुरू करना या नष्ट करना शामिल है, जिसे अक्सर असामान्य आंशिक के रूप में माना जाता है।
- मायोमेक्टॉमी या हिस्टेरेक्टॉमी: असामान्यता के आधार पर गर्भाशय के अल्ट्रासाउंड (मायोमेक्टोमी) या गंभीर मामलों में, संपूर्ण गर्भाशय (हिस्टेरेक्टोमी) को शल्य चिकित्सा से हटाया जा सकता है।
- विविधता में संशोधन: संतुलित आहार, नियमित व्यायाम और वजन को नियंत्रित करने सहित स्वस्थ्य जीवनशैली से संतुलित आहार पर सकारात्मक प्रभाव पड़ सकता है।
- उत्पत्ति उपचार: ऐसे मामलों में जहां असामान्य एंडोमेट्रियल रेज़्यूमे निर्माण क्षमता प्रभावित होती है, इन विट्रो फर्टिलज़ा (एआईवीएफ) और सहायक उपकरण रेज़्यूमे (ए आरटी) पर विचार किया जा सकता है।
- औषधि समायोजन: यदि टैमोक्सीफेन जैसी दवा, एंडोमेट्रियल को मोटापा करने में योगदान देता है, तो दवा को एडजस्ट करना या बंद करना आवश्यक हो सकता है।
व्यक्तिगत उपचार योजनाओं के लिए विशेषज्ञ के साथ परामर्श और निदान की आवश्यकता है। विशेषज्ञ किस उपचार का चयन करते हैं यह महिला की आयु, जन्म लक्ष्य, समग्र स्वास्थ्य और स्वास्थ्य स्थिति का चयन जैसे कि बालों पर अनुमति देता है।
संबंधित पोस्ट
ने लिखा:
डॉ शिविका गुप्ता
सलाहकार
5 वर्षों से अधिक के अनुभव के साथ, डॉ. शिविका गुप्ता एक समर्पित स्वास्थ्य देखभाल पेशेवर हैं, जिनके पास प्रजनन स्वास्थ्य के क्षेत्र में व्यापक अनुभव है। उन्होंने प्रतिष्ठित पत्रिकाओं में कई प्रकाशनों के साथ चिकित्सा अनुसंधान में महत्वपूर्ण योगदान दिया है और महिला बांझपन के मामलों के प्रबंधन में विशेषज्ञ हैं।
गुड़गांव - सेक्टर 14, हरियाणा
हमारी सेवाएं
प्रजनन उपचार
प्रजनन क्षमता के साथ समस्याएं भावनात्मक और चिकित्सकीय दोनों तरह से चुनौतीपूर्ण होती हैं। बिरला फर्टिलिटी एंड आईवीएफ में, हम माता-पिता बनने की आपकी यात्रा के हर कदम पर आपको सहायक, व्यक्तिगत देखभाल प्रदान करने पर ध्यान केंद्रित करते हैं।पुरुष बांझपन
पुरुष कारक बांझपन सभी बांझपन मामलों में लगभग 40% -50% के लिए जिम्मेदार है। घटी हुई शुक्राणु क्रिया आनुवंशिक, जीवन शैली, चिकित्सा या पर्यावरणीय कारकों का परिणाम हो सकती है। सौभाग्य से, पुरुष कारक बांझपन के अधिकांश कारणों का आसानी से निदान और उपचार किया जा सकता है।हम पुरुष कारक बांझपन या यौन अक्षमता वाले जोड़ों के लिए शुक्राणु पुनर्प्राप्ति प्रक्रियाओं और उपचारों की एक विस्तृत श्रृंखला प्रदान करते हैं।